TUDCA : Guide Scientifique Complet 2026 (Bienfaits, Posologie, Foie)
Tout savoir sur le TUDCA : hépatoprotection, neuroprotection, posologie 250-1000 mg/jour. Guide scientifique complet avec études PubMed et comparaison TUDCA vs UDCA.
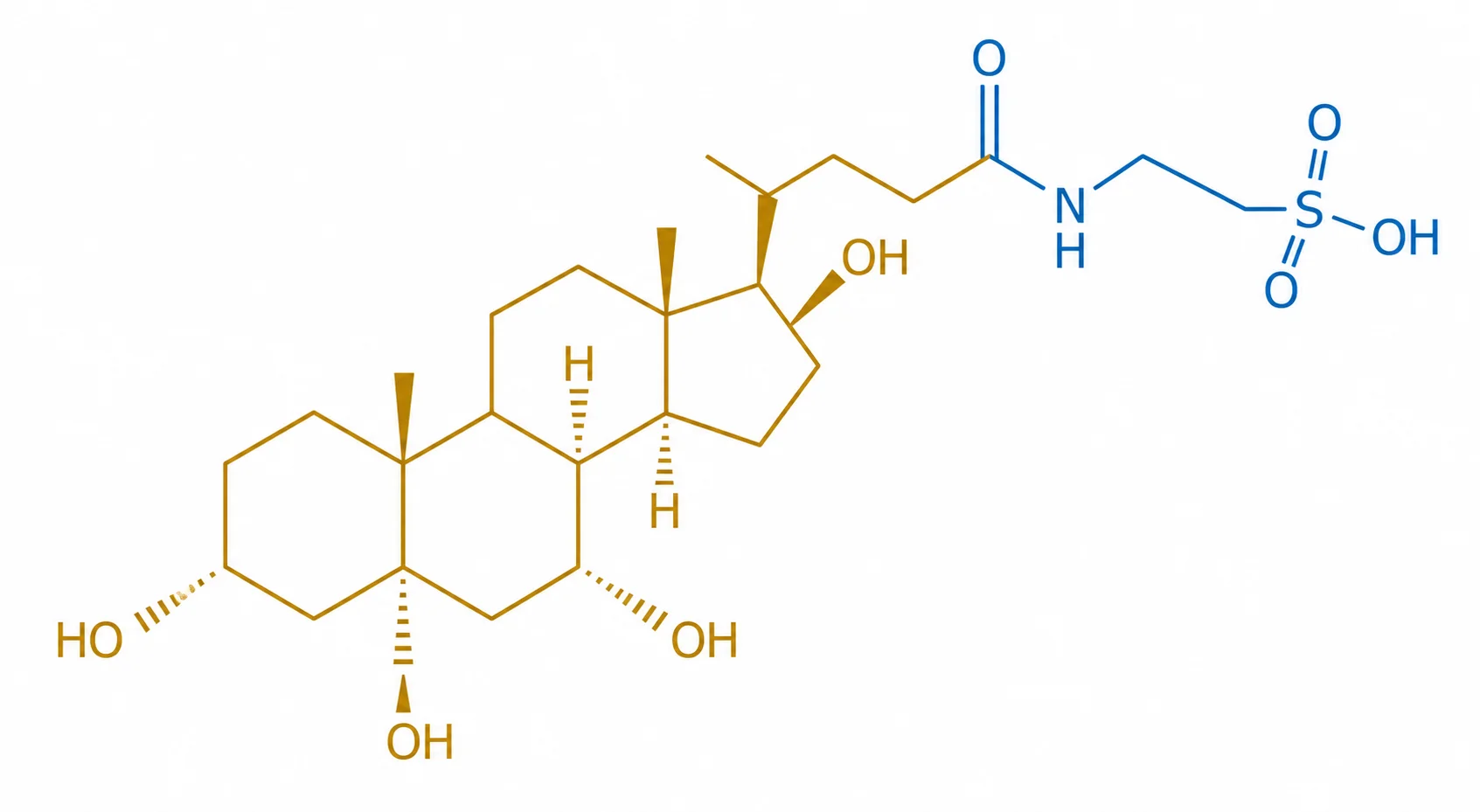
Table des matières
Le TUDCA (acide tauroursodésoxycholique) s’est imposé ces dernières années comme l’un des compléments alimentaires les plus étudiés pour la santé hépatique et neurologique. Cet acide biliaire conjugué, présent à l’état naturel dans l’organisme en faibles concentrations, fait l’objet d’une recherche clinique intensive depuis les années 2000, avec des résultats particulièrement prometteurs dans les domaines de l’hépatoprotection, de la neuroprotection et de la santé métabolique. Ce guide complet vous présente l’ensemble des données scientifiques actuelles sur le TUDCA : ses mécanismes d’action, ses applications cliniques validées, les protocoles de dosage issus des essais cliniques, ainsi que la comparaison approfondie avec son précurseur l’UDCA (acide ursodésoxycholique).
Qu’est-ce que le TUDCA ?
Le TUDCA est la forme conjuguée à la taurine de l’UDCA (acide ursodésoxycholique), lui-même dérivé de l’acide chénodésoxycholique, un acide biliaire primaire produit par le foie. Dans la bile humaine, le TUDCA ne représente qu’environ 1 à 3 % des acides biliaires totaux, mais ses propriétés biologiques remarquables en font une cible thérapeutique d’un intérêt considérable.
Découvert initialement dans la bile d’ours (d’où son nom : “urso” = ours en latin), le TUDCA est aujourd’hui synthétisé chimiquement ou produit par fermentation microbienne pour les usages pharmaceutiques et en complémentation alimentaire.
Mécanismes d’action principaux :
- Anti-apoptotique : le TUDCA inhibe les voies mitochondriales de la mort cellulaire en stabilisant la membrane mitochondriale externe et en réduisant la libération du cytochrome c
- Réduction du stress du réticulum endoplasmique : il atténue la réponse aux protéines mal repliées (UPR — Unfolded Protein Response), un mécanisme central dans de nombreuses maladies hépatiques, neurodégénératives et métaboliques
- Anti-inflammatoire : le TUDCA réduit l’activation du NF-κB et la production de cytokines pro-inflammatoires (TNF-α, IL-1β, IL-6)
- Régulation de la fluidité biliaire : il améliore la solubilisation du cholestérol dans la bile et réduit la formation de calculs biliaires
Bienfaits du TUDCA : Ce que Dit la Science
1. Hépatoprotection — L’Application la Mieux Documentée
La protection du foie constitue l’indication la plus solidement étayée du TUDCA dans la littérature scientifique. Les mécanismes d’action convergent vers une réduction globale de la mort cellulaire hépatique (hépatocytes) face à différentes agressions : accumulation de lipides, stress oxydatif, toxines biliaires et inflammation chronique.
Dans le contexte de la stéatohépatite non alcoolique (NASH), plusieurs essais cliniques ont évalué l’effet du TUDCA sur les biomarqueurs hépatiques. Une étude randomisée contrôlée publiée dans Hepatology a montré qu’une supplémentation en TUDCA à 1750 mg/jour pendant 12 mois améliore significativement la sensibilité à l’insuline et réduit les dépôts de graisse hépatique mesurés par spectroscopie RMN, suggérant un mécanisme d’action passant par l’atténuation du stress du réticulum endoplasmique dans les hépatocytes.
Études cliniques — Foie et TUDCA
Une revue systématique publiée dans le Journal of Hepatology (PubMed: 19144975) confirme l’action anti-apoptotique des acides biliaires conjugués de type taurine sur les hépatocytes en culture et dans des modèles animaux de cholestase, avec une réduction dose-dépendante des marqueurs de lésions hépatiques (ALT, AST, bilirubine).
Dans les maladies cholestatiques (cholangite biliaire primitive, cholestase intra-hépatique de grossesse), le TUDCA et l’UDCA sont utilisés cliniquement pour améliorer le flux biliaire et réduire la toxicité des acides biliaires hydrophobes sur les hépatocytes. Contrairement aux acides biliaires toxiques (comme l’acide désoxycholique), le TUDCA est amphiphile et n’endommage pas les membranes cellulaires même à des concentrations élevées.
Les études sur des modèles d’hépatotoxicité (alcool, paracétamol, tétrachlorure de carbone) montrent systématiquement une réduction des transaminases (ALAT, ASAT) et une préservation de l’architecture hépatique avec une supplémentation préventive en TUDCA, témoignant d’une protection directe contre les agressions oxydatives et métaboliques.
2. Neuroprotection — Un Domaine de Recherche en Pleine Expansion
La découverte des propriétés neuroprotectrices du TUDCA a considérablement élargi son champ d’application potentiel au-delà de la sphère hépatique. Les mécanismes impliqués sont multiples et s’avèrent pertinents dans plusieurs pathologies neurodégénératives majeures.
Dans la maladie de Huntington, une étude expérimentale pionnière publiée dans les Proceedings of the National Academy of Sciences (PubMed: 12048179) a démontré que le TUDCA réduit significativement la mort des cellules striatales et améliore les performances comportementales dans des modèles murins transgéniques de la maladie. Les auteurs ont identifié une inhibition de la voie mitochondriale de l’apoptose, avec notamment une réduction de la translocation de Bax vers les mitochondries et une diminution de la libération du facteur d’apoptose induisant (AIF).
TUDCA et neuroprotection
Dans un modèle de sclérose latérale amyotrophique (SLA), une étude clinique de phase II a évalué la tolérance et l’effet du TUDCA chez des patients humains (PubMed: 25543267). Les résultats montrent une bonne tolérance jusqu’à 1g/jour et des tendances favorables sur le ralentissement de la progression de la maladie, justifiant des essais de phase III en cours.
Dans le domaine de la maladie d’Alzheimer, des études sur des modèles cellulaires montrent que le TUDCA réduit la toxicité des peptides amyloïdes β en inhibant l’activation des caspases et en atténuant le stress du réticulum endoplasmique induit par la formation de plaques amyloïdes. Ces effets pourraient ralentir la mort neuronale progressive caractéristique de la maladie, bien que les essais cliniques restent encore peu nombreux à ce stade.
Pour la rétine et la dégénérescence maculaire, plusieurs études précliniques documentent un effet protecteur du TUDCA sur les photorécepteurs soumis à un stress lumineux intense ou à des mutations génétiques pro-apoptotiques, ouvrant des perspectives intéressantes pour les maladies rétiniennes dégénératives.
3. Santé Métabolique et Résistance à l’Insuline
Le TUDCA exerce des effets documentés sur le métabolisme glucidique, notamment par son action sur le stress du réticulum endoplasmique dans les cellules β-pancréatiques et les hépatocytes, deux types cellulaires cruciaux pour l’homéostasie glycémique.
Une étude clinique de référence publiée dans Diabetes a montré qu’une supplémentation orale en TUDCA (1750 mg/jour pendant 4 semaines) améliore significativement la sensibilité à l’insuline musculaire et hépatique chez des sujets obèses, indépendamment de toute modification du poids corporel. Cet effet s’expliquerait par la réduction du stress du réticulum endoplasmique dans les tissus cibles de l’insuline, qui interfère normalement avec la signalisation de l’insuline via l’activation du stress kinase JNK.
Ces résultats positionnent le TUDCA comme un outil potentiellement intéressant en complément des approches nutritionnelles et pharmacologiques classiques dans la gestion de la résistance à l’insuline et du syndrome métabolique, bien que des essais cliniques à plus long terme soient nécessaires pour confirmer l’intérêt en pratique.
Synergies avec le NAC
Le TUDCA et la N-acétyl-cystéine (NAC) agissent de façon complémentaire sur la santé hépatique : le NAC reconstitue le glutathion intracellulaire (antioxydant principal du foie), tandis que le TUDCA agit directement sur les voies apoptotiques mitochondriales. Plusieurs protocoles de supplémentation combinent les deux pour une protection hépatique plus complète.
4. Protection Intestinale et Microbiome
Des recherches récentes suggèrent que le TUDCA exerce également des effets bénéfiques sur l’épithélium intestinal et la barrière intestinale. En modulant la composition du microbiome (notamment en favorisant certaines espèces productrices de butyrate) et en réduisant la perméabilité intestinale, le TUDCA pourrait contribuer à limiter l’inflammation systémique de bas grade associée à la dysbiose intestinale chronique.
Ces effets intestinaux sont particulièrement intéressants dans le contexte de l’axe intestin-foie, où une perméabilité intestinale accrue entraîne un afflux de lipopolysaccharides bactériens vers le foie via la veine porte, amplifiant l’inflammation hépatique.
Tableau Comparatif TUDCA vs UDCA
| Critère | TUDCA | UDCA |
|---|---|---|
| Structure chimique | UDCA + taurine (conjugué) | Acide biliaire secondaire libre |
| Hydrosolubilité | Supérieure | Modérée |
| Biodisponibilité orale | Élevée (~60-70%) | Modérée (~40-50%) |
| Activité anti-apoptotique | +++ (supérieure) | ++ |
| Hépatoprotection | +++ | ++ |
| Neuroprotection | +++ (données solides) | + (données limitées) |
| Action sur stress RE | +++ | + |
| Usages cliniques validés | NASH, cholestase, neuroprotection | CBP, cholestase, calculs biliaires |
| Tolérance digestive | Excellente | Bonne (rares diarrhées) |
| Disponibilité sans ordonnance | Oui (complément alimentaire) | Médicament sur ordonnance en France |
CBP = Cholangite Biliaire Primitive ; RE = Réticulum Endoplasmique
Pourquoi le TUDCA plutôt que l'UDCA en complémentation ?
L’UDCA est un médicament délivré sur ordonnance en France pour des indications hépatiques précises. Le TUDCA, sa forme conjuguée, est disponible comme complément alimentaire et présente une biodisponibilité et une activité anti-apoptotique supérieures dans la plupart des modèles expérimentaux. Pour une supplémentation de soutien, le TUDCA est donc le choix pragmatique.
Posologie : Protocoles Issus des Essais Cliniques
Les doses utilisées dans les études cliniques publiées varient largement selon l’indication ciblée :
| Indication | Dose journalière | Durée étudiée | Source |
|---|---|---|---|
| Soutien hépatique général | 250–500 mg/jour | 4–12 semaines | Consensus clinique |
| NASH / stéatose hépatique | 1 000–1 750 mg/jour | 12–24 semaines | Essais cliniques randomisés |
| Cholestase | 500–1 000 mg/jour | Long terme | Études observationnelles |
| Neuroprotection (SLA) | 1 000 mg/jour | Essais de phase II | Études cliniques |
| Résistance à l’insuline | 1 750 mg/jour | 4 semaines | Étude clinique contrôlée |
Recommandations pratiques pour la supplémentation :
- Débutants : commencer à 250–500 mg/jour en une ou deux prises avec les repas
- Usage hépatique renforcé : 500–1 000 mg/jour en 2 prises (matin et soir, pendant les repas)
- Cycles recommandés : 8 à 12 semaines avec pause de 4 semaines, ou utilisation continue à faible dose
- Moment de prise : avec les repas contenant des lipides pour optimiser l’absorption entéro-hépatique
Effets Secondaires et Contre-Indications
Le TUDCA bénéficie d’un profil de sécurité excellent dans les études publiées, avec une tolérance comparable au placebo aux doses de supplémentation habituelles.
Effets secondaires possibles (rares) :
- Troubles digestifs légers : nausées légères, diarrhée ou selles molles, particulièrement en début de supplémentation ou à jeun
- Ces effets s’estompent généralement en prenant le TUDCA pendant les repas
Contre-indications et précautions :
- Obstruction biliaire complète : comme tous les acides biliaires, le TUDCA est contre-indiqué en cas d’obstruction totale des voies biliaires
- Grossesse et allaitement : données insuffisantes, éviter par précaution
- Interactions médicamenteuses : le TUDCA peut modifier l’absorption de certains médicaments à métabolisme hépatique (CYP450) ; consultation médicale recommandée en cas de traitement chronique
- Calculs biliaires à base de cholestérol : les patients traités par chirurgie ou lithotripsie doivent consulter leur médecin avant toute supplémentation en acides biliaires
FAQ — Questions Fréquentes sur le TUDCA
Le TUDCA peut-il traiter une maladie du foie diagnostiquée ?
Non. En tant que complément alimentaire, le TUDCA ne peut pas être présenté comme un traitement médical. Les études cliniques montrent des effets bénéfiques sur des biomarqueurs hépatiques, mais toute maladie hépatique diagnostiquée (NASH, hépatite, cirrhose) requiert une prise en charge médicale spécialisée. Le TUDCA peut contribuer à soutenir la fonction hépatique en complément d’une approche médicale, mais ne se substitue pas à elle.
Combien de temps faut-il pour observer des effets du TUDCA sur les enzymes hépatiques ?
Les essais cliniques montrent des modifications significatives des transaminases (ALAT, ASAT) entre 4 et 12 semaines de supplémentation. Pour le soutien hépatique général, la plupart des utilisateurs rapportent des effets perceptibles (meilleure digestion des graisses, moins de lourdeur hépatique) après 4 à 6 semaines de supplémentation continue.
Le TUDCA est-il intéressant pour la protection hépatique lors d’une cure de stéroïdes anabolisants ?
Plusieurs praticiens en médecine sportive mentionnent le TUDCA dans ce contexte, compte tenu de son mécanisme anti-apoptotique hépatique. Des données précliniques soutiennent cette application, mais les essais cliniques spécifiques à l’hépatotoxicité des stéroïdes anabolisants sont inexistants. L’utilisation de stéroïdes anabolisants non prescrits reste une pratique à risques multiples, dont la protection hépatique ne constitue qu’un aspect partiel.
Peut-on combiner TUDCA et NAC ?
Oui, et cette combinaison est fréquemment utilisée dans les protocoles de soutien hépatique. Le TUDCA agit principalement sur les voies apoptotiques mitochondriales, tandis que le NAC reconstitue le glutathion, l’antioxydant hépatique principal. Les deux mécanismes sont complémentaires et non redondants. Il n’existe pas de données cliniques sur l’interaction directe entre les deux, mais aucun signal d’incompatibilité n’a été rapporté.
Le TUDCA est-il efficace pour la neuroprotection chez l’humain ?
Les données précliniques (modèles animaux de Huntington, SLA, Alzheimer) sont très solides et montrent des effets neuroprotecteurs cohérents. Les essais cliniques chez l’humain sont encore peu nombreux, mais les résultats de phase II dans la SLA sont encourageants. La neuroprotection par TUDCA chez des sujets sains ou dans des situations de stress neurologique modéré reste donc plausible sur le plan mécanistique, mais pas encore formellement établie par des essais contrôlés de grande envergure.
Quelle est la différence entre TUDCA, UDCA et l’acide biliaire d’ours ?
L’UDCA est un acide biliaire présent naturellement chez l’humain (en faibles quantités) et chez l’ours en grande concentration, d’où son nom historique. Le TUDCA est simplement l’UDCA conjugué à la taurine, ce qui améliore sa solubilité et son activité biologique. Aujourd’hui, l’UDCA et le TUDCA sont synthétisés chimiquement ; aucun produit légal ne provient de la bile d’ours réelle.
Conclusion
Le TUDCA représente aujourd’hui l’un des compléments alimentaires les mieux documentés pour la santé hépatique, avec un corpus de recherche solide couvrant l’hépatoprotection, la neuroprotection et les effets métaboliques. Son mécanisme d’action anti-apoptotique et anti-stress du réticulum endoplasmique le distingue de la majorité des “protecteurs hépatiques” disponibles sur le marché, dont les preuves d’efficacité restent souvent anecdotiques.
Pour une supplémentation de soutien hépatique général, une dose de 250 à 500 mg/jour pendant les repas constitue un protocole raisonnable et bien toléré. Les dosages plus élevés (1 000 mg/jour et au-delà) sont réservés aux contextes cliniques spécifiques et idéalement supervisés par un professionnel de santé. La combinaison avec le NAC reste une option cohérente sur le plan mécanistique pour une protection hépatique plus complète.
Disclaimer médical : Cet article est rédigé à des fins d’information et d’éducation. Le TUDCA est un complément alimentaire et ne peut pas se substituer à un traitement médical. Les affirmations relatives aux études scientifiques sont présentées dans leur contexte de recherche. Consultez un professionnel de santé avant de commencer toute supplémentation, en particulier si vous souffrez d’une pathologie hépatique diagnostiquée, si vous prenez des médicaments, ou si vous êtes enceinte ou allaitante. Les études citées proviennent de bases de données scientifiques comme PubMed ; les résultats peuvent varier selon les individus et les contextes.

Hugo Durand
Ingénieur informatique (INSA Lyon 2025), passionné de musculation, jiu-jitsu brésilien et nutrition sportive. Je décortique les compléments alimentaires avec rigueur scientifique — chaque article cite ses sources sur PubMed.
En savoir plus →